DOI: https://doi.org/10.60647/S43B-EX35
Resumen
La depresión es un trastorno multifactorial que afecta a millones de personas en todo el mundo y constituye la principal causa de discapacidad según la OMS. Su origen no puede atribuirse a un único factor, sino a la interacción de mecanismos biológicos, psicológicos y sociales. Entre los procesos fisiopatológicos más relevantes destacan los desequilibrios en neurotransmisores, la alteración de la plasticidad neuronal y del factor neurotrófico BDNF, la disfunción del eje hipotálamo-hipófisis-adrenal, la inflamación sistémica y la influencia de la microbiota intestinal. Estos hallazgos han impulsado terapias innovadoras como moduladores del glutamato, antiinflamatorios, probióticos, técnicas de neuromodulación y el uso de creatina para mejorar la bioenergética cerebral. En paralelo, la depresión genera un fuerte impacto social: disminuye la productividad, afecta la vida familiar, perpetúa desigualdades y aumenta el riesgo de suicidio. Afrontar este trastorno requiere un enfoque multidimensional que combine avances científicos con políticas públicas de prevención y reducción del estigma.
Palabras clave: Depresión, salud mental, impacto social
1. Introducción
La depresión es una de las enfermedades más estudiadas y, paradójicamente, una de las menos comprendidas en toda su complejidad. Reconocida por la Organización Mundial de la Salud (OMS) como la principal causa de discapacidad en el mundo, afecta a más de 300 millones de personas de todas las edades, culturas y niveles socioeconómicos. Aunque suele relacionarse con tristeza o apatía, la depresión es mucho más que un estado emocional pasajero: se trata de un trastorno multifactorial que involucra procesos biológicos, psicológicos y sociales profundamente entrelazados.
A lo largo de las últimas décadas, el estudio de la depresión ha revelado mecanismos que ayudan a comprender por qué surge, cómo se desarrolla y de qué manera impacta en la vida de quienes la padecen. Además, su peso social ha demostrado ser tan devastador como el individual, pues afecta la productividad laboral, los vínculos familiares, la economía global y la salud pública en general.
Este artículo explora ambos aspectos: el origen biológico de la depresión y el impacto social de este trastorno, que se ha convertido en una de las mayores amenazas silenciosas del siglo XXI.
1.1 La depresión en cifras
La magnitud del problema es incuestionable. Según datos recientes de la OMS, la depresión afecta a cerca del 4.4 % de la población mundial. Sin embargo, esta cifra es probablemente mayor, pues muchos casos permanecen sin diagnosticar por estigma social, falta de acceso a servicios de salud o subestimación de los síntomas.
El impacto económico también es considerable: se estima que la pérdida de productividad asociada a la depresión y la ansiedad supera los 1 billones de dólares anuales a nivel mundial. En países de ingresos bajos y medios, la carga es doblemente pesada debido a sistemas de salud frágiles y limitaciones en la atención psiquiátrica.
La depresión no solo reduce la calidad de vida, sino que también aumenta la mortalidad. Se calcula que más de 700 mil personas mueren cada año por suicidio, siendo la depresión uno de los factores de riesgo más importantes. Esto convierte a la enfermedad en un problema que supera lo médico y se convierte en un desafío social, cultural y económico de dimensiones globales.

2. Origen de la depresión
La depresión no tiene una sola causa. Surge de la interacción entre predisposición genética, cambios en el cerebro y factores ambientales. Es decir, es el resultado de varias vías que confluyen en un mismo problema: la alteración del bienestar emocional y cognitivo.
2.1 Desequilibrio químico cerebral
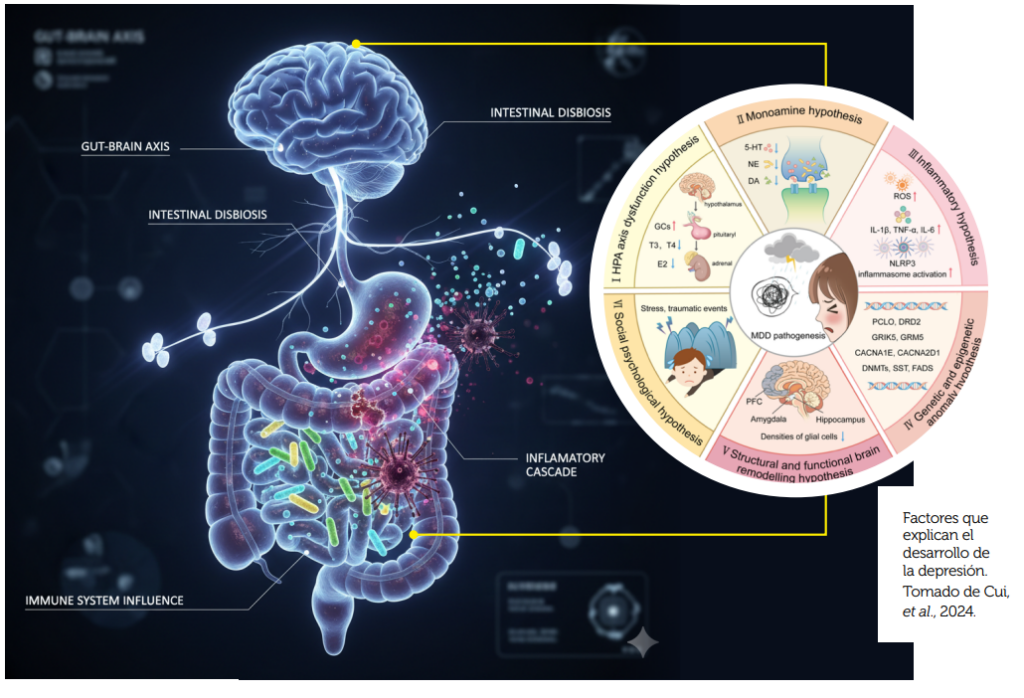
Durante décadas se pensó que la depresión se debía a un déficit de moléculas producidas en el cerebro como serotonina, dopamina y noradrenalina. Esta “hipótesis monoaminérgica” ayudó a entender parte del trastorno, pero hoy sabemos que no basta para explicar toda su complejidad (Fries et al., 2023).
2.2 Adaptación neuronal
La investigación moderna pone el foco en la plasticidad neuronal, es decir, la capacidad del cerebro para adaptarse y crear nuevas conexiones. En la depresión, áreas como el hipocampo o la corteza prefrontal muestran cambios importantes. Una proteína llamada BDNF, que ayuda a las neuronas a crecer y sobrevivir, suele encontrarse en niveles bajos en estos pacientes. Los antidepresivos parecen mejorar este sistema, favoreciendo la recuperación a mediano plazo.
2.3 Estrés y sus efectos emocionales
El estrés prolongado altera regiones del cuerpo que regulan la hormona del estrés: el cortisol. Cuando este se mantiene elevado por mucho tiempo, daña la estructura del cerebro que a largo plazo causa cambios emocionales y psicológicos en las personas que lo padecen.
2.4 Inflamación silenciosa
Otro hallazgo interesante es la relación con el sistema inmunológico. En muchos pacientes se detectan señales de inflamación de bajo grado. (Murawska-Ciałowicz, et al., 2021). Moléculas que favorecen la inflamación alteran la comunicación entre neuronas y convierten moléculas cerebrales importantes como la serotonina en compuestos dañinos.
2.5 Intestino y estado de ánimo
En los últimos años, la microbiota intestinal se ha sumado a la lista de actores en esta enfermedad. Un desequilibrio en las bacterias del intestino (disbiosis) puede influir en el cerebro a través del sistema inmune, el nervio vago o la producción de moléculas, y se ha vinculado con síntomas depresivos.
3. El impacto social de la depresión
La depresión no ocurre en el vacío. Su manifestación afecta de manera directa a las familias, las comunidades y los sistemas de salud.
3.1 Productividad y economía
Uno de los ámbitos más afectados es el laboral. La depresión provoca ausentismo, es decir, faltar al trabajo, pero también presentismo, cuando la persona asiste sin poder rendir al máximo. De acuerdo con la Organización Internacional del Trabajo, los trastornos mentales están entre las principales causas de pérdida de productividad, especialmente en adultos jóvenes.
En la escuela sucede algo parecido: estudiantes con depresión suelen tener bajo desempeño académico y un mayor riesgo de abandonar los estudios. Esto no solo limita su futuro personal, sino que también perpetúa desigualdades sociales.
3.2 Estigma y barreras culturales
A pesar de los avances en la comprensión de la depresión, el estigma sigue siendo una barrera significativa. En muchas sociedades, admitir un problema de salud mental se asocia con debilidad, lo que desalienta la búsqueda de ayuda profesional.
Este estigma no solo retrasa el diagnóstico y tratamiento, sino que también agrava el aislamiento social de los pacientes, reforzando el círculo vicioso de la enfermedad.
3.3 Impacto en la familia y relaciones interpersonales
La depresión afecta la dinámica familiar de múltiples formas: genera tensiones en la comunicación, altera la convivencia y puede influir negativamente en la crianza de los hijos. Estudios han demostrado que hijos de padres con depresión tienen mayor riesgo de desarrollar problemas emocionales y conductuales, lo que refleja un impacto intergeneracional.
3.4 Suicidio y pérdida social
El desenlace más trágico de la depresión es el suicidio. Cada muerte por esta causa tiene repercusiones profundas en la familia, la comunidad y el sistema de salud. El dolor emocional, la carga económica y el estigma asociado convierten al suicidio en una de las principales pérdidas sociales evitables.
4. Retos y perspectivas futuras
El conocimiento acumulado sobre de la depresión ha permitido desarrollar tratamientos más específicos, pero aún insuficientes. Los antidepresivos actuales funcionan solo en un porcentaje de pacientes y suelen tardar semanas en mostrar resultados.

Nuevas estrategias terapéuticas se centran en:
- Modulación del glutamato: fármacos como la ketamina, que actúan sobre receptores NMDA, han mostrado eficacia rápida en casos resistentes.
- Terapias antiinflamatorias: el uso de moduladores inmunológicos podría abrir una vía de tratamiento en subgrupos específicos.
- Intervenciones sobre la microbiota: probióticos y prebióticos están siendo investigados como complementos terapéuticos.
- Tecnologías de neuromodulación: estimulación magnética transcraneal y estimulación cerebral profunda son opciones en casos graves.
- Regulación bioenergética: el uso de suplementos como la creatina ha cobrado interés por su papel en la modulación del metabolismo cerebral, favoreciendo la regeneración de ATP y la estabilidad neuronal.
4.1 Creatina y energía cerebral
La creatina actúa como un “amortiguador energético” que ayuda al cerebro a regenerar ATP, la molécula que alimenta la actividad neuronal (Ängquist et al., 2024). En la depresión se han encontrado alteraciones en la función mitocondrial y en la producción de energía, lo que afecta la plasticidad cerebral. Al mejorar esta disponibilidad energética, la creatina podría potenciar los tratamientos convencionales y favorecer la recuperación.
Los estudios iniciales muestran que su uso, solo o combinado con antidepresivos, puede acelerar la mejoría, sobre todo en mujeres y en casos resistentes. Aunque aún faltan investigaciones más amplias, su bajo costo y seguridad la convierten en una opción atractiva.
5. Conclusión
La depresión es más que una condición médica: es un fenómeno humano y social donde confluyen biología, psicología y entorno. Sus causas abarcan desde desequilibrios químicos hasta procesos inflamatorios e intestinales, lo que exige un enfoque integral.
Su impacto social es profundo y silencioso: reduce la productividad, afecta a las familias y cobra millones de vidas cada año. Afrontarla no es solo tarea de la medicina, sino de toda la sociedad. En este contexto, nuevas terapias como la modulación bioenergética con creatina surgen como alternativas prometedoras para complementar los tratamientos actuales y mejorar los resultados en pacientes resistentes.